Czy jedno uczucie w dole brzucha może przesądzić o bezpieczeństwie ciąży? To pytanie często budzi niepokój. Wyjaśnimy, co naprawdę oznacza położenie ujścia i dlaczego samoocena rzadko bywa miarodajna.
Szyjka pełni rolę bariery — po zapłodnieniu ujście zamyka czop śluzowy pod wpływem progesteronu. Zwykle ma około 3–5 cm, a skrócenie poniżej 25 mm bywa sygnałem ostrzegawczym, zwłaszcza przed 24. tygodniem.
W tekście omówimy, które parametry są kluczowe: długość, zamknięcie ujścia, rozwieranie i towarzyszące objawy. Pokażemy też, dlaczego badania kliniczne i USG przezpochwowe przewyższają próbę samodiagnozy.
Kluczowe wnioski
- Położenie może się zmieniać i nie zawsze oznacza problem.
- Długość i zamknięcie ujścia mają większe znaczenie niż subiektywne odczucia.
- USG przezpochwowe to standard w ocenie ryzyka, a nie samodzielne badanie w domu.
- W razie niepokojących objawów należy skonsultować się z lekarzem.
- Samobadanie niesie ryzyko zakażenia i błędnej interpretacji.
Co oznacza położenie szyjki macicy w ciąży i dlaczego budzi tyle pytań
Położenie ujścia często wywołuje pytania, bo wpływa na ocenę ryzyka i komfortu pacjentek.
Pod pojęciem „wyżej” lub „niżej” kobiety zwykle rozumieją to samo: zasięg palca, uczucie ucisku lub wynik z badania lekarskiego. Te opisy bywają nieprecyzyjne, dlatego interpretacja zależy od wieku ciąży i wyników badań.
Po zapłodnieniu ujście często unosi się i szybko zamyka, ale na początku może być niżej. Samo położenie bez innych zmian rzadko oznacza problem.
Gdy jednak położenie łączy się ze skracaniem lub rozwieraniem, rośnie prawdopodobieństwo porodu przedwczesnego. Dlatego lekarze oceniają jednocześnie długość i objawy, a nie tylko odczucia pacjentek.
- Jak pacjentka powinna opisać objaw: zasięg palca, ból, krwawienie?
- Czy wynik badania ginekologicznego potwierdza USG przezpochwowe?
- Jakie dalsze kroki zaleca specjalista przy skracaniu szyjki?
| Element oceny | Co mówi o ryzyku | Jak sprawdza lekarz |
|---|---|---|
| Położenie | Samodzielnie ma małą wartość | Badanie ginekologiczne + USG |
| Długość | Skrócenie zwiększa ryzyko | USG przezpochwowe – pomiar w mm |
| Objawy | Ból, krwawienie → pilna ocena | Wizyta, monitoring |
W skrócie: pozycja może być fizjologiczna, ale ocena kliniczna daje pełny obraz. W kolejnych rozdziałach wyjaśnimy normy długości i kiedy zgłosić się do lekarza.
Jak wygląda szyjka macicy w ciąży — podstawy anatomii w praktyce
Opis anatomii wyjaśnia, jak wygląda szyjka podczas ciąży i jakie elementy lekarz sprawdza.
Ma rurkowaty kształt i łączy trzon macicy z pochwą. Kanał ma dwa ujścia: zewnętrzne widoczne od strony pochwy i wewnętrzne otwarte do jamy macicy.
Typowa długość wynosi około 3–5 cm (w źródłach podaje się też 3–6 cm). Ważne są trzy cechy: długość, stopień zamknięcia i konsystencja tkanki.
Czop śluzowy powstaje po zapłodnieniu i zamyka ujście, pełniąc funkcję ochronną przed patogenami. Utrata czopu bliżej terminu może być sygnałem zbliżającego się porodu.
W kanale szyjki mogą bytować drobnoustroje, dlatego higiena i unikanie niepotrzebnych manipulacji są istotne.
- Rola na mapie ciała: łączy macicę z pochwą i chroni płód.
- W USG ważne jest uwidocznienie ujścia wewnętrznego i pomiar kanału.
- Bez kontekstu tygodnia ciąży opis, jak wygląda szyjka, może mylić.
Zmiany szyjki macicy na początku ciąży pod wpływem hormonów
Od momentu zapłodnienia tkanki ujścia reagują na hormony — to normalny proces adaptacji.
W pierwszych tygodniach obserwuje się szybkie zwiększenie ukrwienia. Około 6. tygodnia badanie wziernikiem może ujawnić zasinienie. To efekt większego przepływu krwi i nie zawsze oznacza problem.
Tuż po zapłodnieniu progesteron sprzyja powstaniu czopu śluzowego, który zamyka ujście i chroni płód. Z czasem tkanka może mięknąć i stawać się bardziej elastyczna. Estrogeny wpływają na ilość śluzu i podatność tkanek.
Typowo szyjka jest w tym okresie długa i zamknięta. Uczucie rozpulchnienia lub większej ilości wydzieliny bywa fizjologiczne. Jednak przedwczesne otwieranie wymaga diagnostyki i opieki medycznej.
- Co dzieje się po zapłodnieniu: zamknięcie ujścia, tworzenie czopu, wzrost ukrwienia.
- Hormony zmieniają konsystencję, wydzielinę i elastyczność.
- Większa ilość wydzieliny lub pełność powinna być omówiona z lekarzem.
| Faza | Zmiana | Znaczenie kliniczne |
|---|---|---|
| Początek | Wzrost ukrwienia, zasinienie | Fizjologiczne, monitorować objawy |
| Po zapłodnieniu | Tworzenie czopu śluzowego | Ochrona przed infekcją |
| Pierwszy trymestr | Mięknięcie i rozpulchnienie | Typowe; nie zawsze wymaga interwencji |
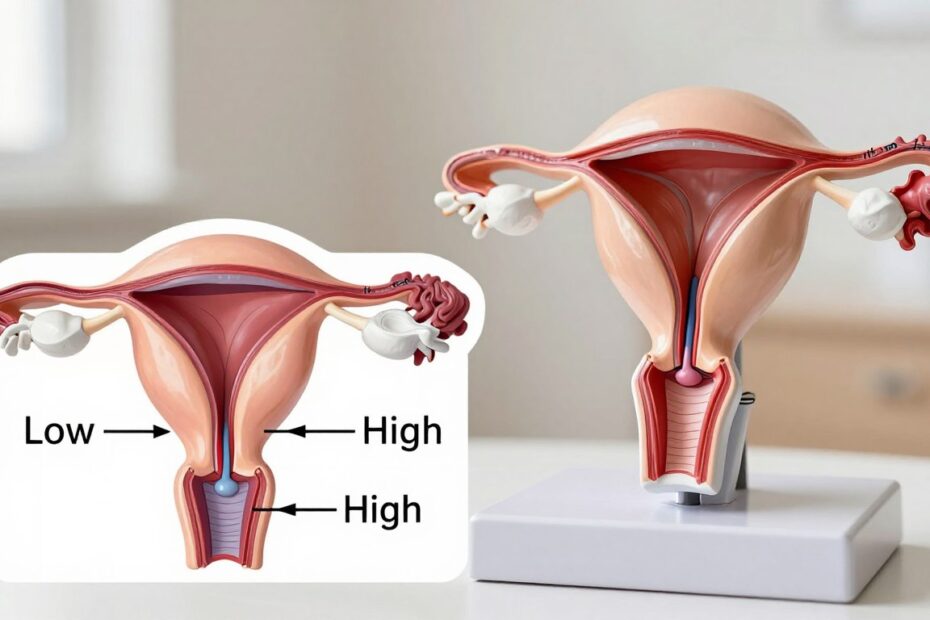
Szyjka macicy w ciąży: nisko czy wysoko
Zmiana położenia ujścia to częsta obserwacja; ważne jest rozróżnienie, kiedy jest to fizjologia, a kiedy sygnał alarmowy.
Po zapłodnieniu ujście zwykle przesuwa się wyżej i się zamyka. Na bardzo wczesnym etapie może być jednak bardziej dostępne i wydawać się niskie. To samo położenie zmienia się wraz z rozwojem płodu i przesunięciem macicy.
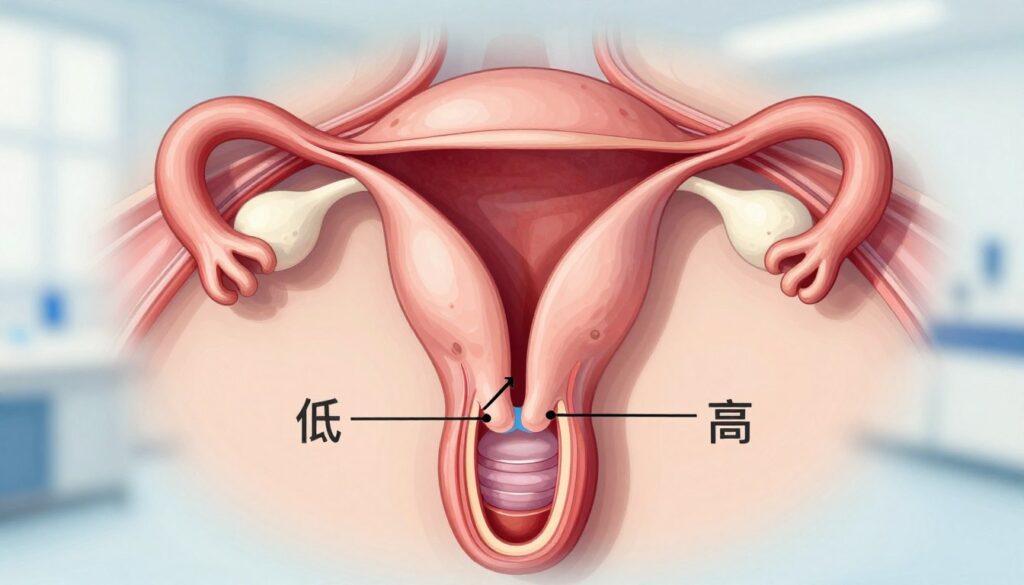
- „Wysoko” — uniesione, trudniej wyczuwalne podczas badania.
- „Nisko” — bliżej wejścia do pochwy, łatwiej dotrzeć palcem.
Samo położenie nie przesądza o ryzyku. Liczy się także długość, zamknięcie ujścia i obecność objawów. Brak bólu, brak krwawienia i prawidłowy pomiar w USG to powody, by się nie niepokoić.
„Jeśli niskie ułożenie łączy się ze skracaniem lub objawami — wymagana jest szybka ocena.”
| Stan | Co sugeruje | Co robi lekarz |
|---|---|---|
| Wysoko, zamknięte | Typowe, prawidłowe | Kontrola rutynowa |
| Nisko bez skracania | Często fizjologiczne na początku | Monitorowanie |
| Nisko + skracanie/objawy | Ryzyko przed porodem | USG, obserwacja, interwencja |
W następnej części podamy liczby (mm) — one są bardziej miarodajne niż określenie położenia.
Długość szyjki macicy i granice ryzyka — co mówią liczby
W praktyce klinicznej ważniejsze niż opis są konkretne milimetry. Typowa długość wynosi około 30–50 mm (3–5 cm), a w wielu opisach podaje się 3–6 cm.
Za klinicznie krótką uważa się długość poniżej 25 mm, gdy pomiar wykonano przed 24. tygodniem i metodą przezpochwową. To granica, która zwiększa czujność lekarzy i może wymagać dalszych badań.
Przykład liczbowy: w 16. tygodniu długość 20 mm (~2 cm) wiąże się ze statystycznym ryzykiem porodu przedwczesnego ok. 35%. Dla 50 mm ryzyko spada do około 4%. To jednak informacja statystyczna, nie wyrok.
- Interpretacja zależy od tygodnia, historii porodów, ciąży mnogiej i objawów.
- „Niewydolność” to też trend do rozwierania i zmiana struktury, nie tylko jedna wartość.
- W grupach ryzyka pomiary wykonuje się częściej — zwykle między 16. a 24. tygodniem, a następnie według wskazań.
| Wynik (mm) | Znaczenie | Co robi lekarz |
|---|---|---|
| ≥30–50 | Typowa długość | Kontrola rutynowa |
| 25–30 | Uwaga, obserwacja | Częstsze badania, ocena objawów |
| Zwiększone ryzyko porodu przedwczesnego | USG kontrolne, terapia, hospitalizacja w razie potrzeby |
Ważne: zapisuj datę, wynik w mm i opis techniczny USG — to pomaga śledzić trend i podejmować decyzje.
Objawy, których nie warto przeczekiwać
Objawy takie jak plamienie czy narastający ból warto traktować jako sygnał do konsultacji z lekarzem.
Sporadyczny dyskomfort jest często nieszkodliwy.
Jeśli jednak ból się nasila, jest regularny lub towarzyszą mu skurcze i twardnienie brzucha, nie zwlekaj.
- krwawienie lub plamienie — pilna ocena, nawet bez innych dolegliwości;
- utrzymujący się, narastający ból podbrzusza lub bolesne skurcze;
- ucieczka płynu o konsystencji wodnistej — podejrzenie odpływania płynu;
- zmiana wydzieliny: obfite upławy, nieprzyjemny zapach — możliwa infekcja;
- uczucie silnego ucisku w miednicy lub twardnienie brzucha.
Objawy są częścią procesu oceny ryzyka. Same w sobie nie przesądzają o rozwarciu, ale wymagają badania.
| Objaw | Dlaczego ważne | Jak szybko reagować |
|---|---|---|
| Krwawienie / plamienie | Może sygnalizować problem z łożyskiem lub ujściem | Natychmiast — konsultacja lub izba przyjęć |
| Narastający ból / skurcze | Może oznaczać przedwczesne rozwieranie | Pilnie — monitoring, USG |
| Odpływanie płynu / zmiana upławów | Ryzyko odpłynięcia płynu płodowego lub infekcji | Natychmiast — badanie i testy |
Przygotuj do rozmowy: tydzień ciąży, czas trwania objawów, intensywność i wcześniejsze epizody.
Lepiej sprawdzić raz za dużo niż ryzykować zdrowie płodu i szansę na uniknięcie porodu przedwczesnego.
Jak lekarz ocenia szyjkę macicy w ciąży podczas wizyty
Wizyta zwykle zaczyna się od rozmowy. Lekarz pyta o tydzień ciąży, objawy, ból i krwawienie.
Następnie wykonuje badanie wziernikowe. To pozwala ocenić wydzielinę, ewentualne krwawienie i wygląd ujścia.
Badanie palpacyjne daje informację o konsystencji i położeniu. Lekarz sprawdza, czy ujście jest zamknięte i czy występuje rozpulchnienie.
USG przezpochwowe to kluczowy element. Pomiar długości w mm jest bardziej miarodajny niż ocena ręczna.
W wybranych przypadkach stosuje się elastografię. Badania mikrobiologiczne wykonuje się przy podejrzeniu infekcji.
„Wynik powinien zawierać długość w mm, stan ujścia i opis ewentualnego lejowacenia.”
Co oznaczają opisy? Liczba w mm i informacja o ujściu pomagają ustalić dalsze kroki.
| Etap wizyty | Co ocenia lekarz | Jakie badanie | Wpływ na decyzję |
|---|---|---|---|
| Wywiad | Objawy, tydzień ciąży | Rozmowa | Plan kontroli |
| Wziernikowe | Wydzielina, krwawienie, wygląd ujścia | Badanie ginekologiczne | Ocena potrzeby badań |
| Palpacyjne | Konsystencja, położenie | Badanie palpacyjne | Wstępna ocena stanu |
| Obrazowanie | Długość, lejowacenie | USG przezpochwowe / elastografia | Decyzja o obserwacji lub terapii |
Cel lekarza to ocenić cały kontekst, nie tylko jeden parametr. Regularne badania pozwalają śledzić zmiany i reagować na czas.
Kiedy rozwarcie szyjki jest normalne, a kiedy groźne
Nie każde drobne rozwarcie oznacza rozpoczęcie porodu. W prawidłowym przebiegu ciąży ujście pozostaje zamknięte aż do przygotowania do porodu. Pod koniec trzeciego trymestru pojawia się mięknięcie, skracanie i stopniowe rozwieranie.
Groźna sytuacja to otwieranie się ujścia długo przed terminem, zwłaszcza gdy towarzyszy temu skracanie kanału bez typowych skurczów porodu. Takie wcześniejsze rozwarcie zwiększa ryzyko przed porodem i może oznaczać utratę szczelności.
Objawy, które wymagają pilnej oceny: plamienie, narastający ból, twardnienie brzucha lub odpływ płynu. Lekarz różnicuje, czy to początek porodu, przedwczesne rozpoczęcie porodu czy inna przyczyna.
- Proces oceny obejmuje badanie ginekologiczne i USG przezpochwowe.
- Leczenie lub profilaktyka może obejmować progesteron, obserwację lub hospitalizację.
Ocena rozwarcia „samemu” jest zawodna — szybka konsultacja może zmienić tok postępowania.
Samobadanie szyjki macicy w ciąży — czy da się to ocenić samemu i jakie są ryzyka
Samodzielne sprawdzanie stanu ujścia wydaje się proste, ale niesie ukryte zagrożenia.
Odpowiedź prosta: coś można wyczuć, lecz nie da się rzetelnie zmierzyć długości kanału ani ocenić ujścia wewnętrznego bez obrazowania.
- Wprowadzenie drobnoustrojów i infekcja.
- Podrażnienie tkanek lub uszkodzenie czopu śluzowego.
- Błędne wnioski, które opóźnią wizytę u specjalisty.
Nawet bardzo czyste ręce nie eliminują zagrożeń. Środowisko pochwy i szyjki jest wrażliwe, a czop chroni płód przed zakażeniem.
Wyjątki: tylko gdy lekarz zaleci obserwację objawów; zwykle dotyczy to zgłaszania bólu, krwawienia lub odpływu płynu — nie wykonania manualnego badania samodzielnie.
Nie podstawiaj własnych odczuć do badania — proś o USG lub częstsze pomiary u ginekologa.
Bezpieczniejsze alternatywy: monitoruj objawy, miej szybki kontakt z gabinetem i umawiaj planowane badania obrazowe.
Przyczyny skracania szyjki macicy i czynniki ryzyka w obecnej ciąży
Ważne jest rozróżnienie fizjologicznego skracania pod koniec ciąży od groźnych zmian w II trymestrze.
Najczęstsze przyczyny wcześniejszego skracania obejmują wcześniejszy poród przedwczesny, późne poronienia oraz zabiegi wykonywane na szyjnym odcinku. Takie zdarzenia zwiększają ryzyko niewydolność i wymagają częstszej kontroli.
Inne czynniki to ciąża mnoga, wady anatomiczne oraz nadmierny wysiłek fizyczny. Infekcje dróg moczowo-płciowych i wewnątrzmaciczne mogą wywołać stan zapalny i przyspieszyć zmiany.
- Historia położnicza: poród przedwczesny, utrata ciąży — ważne dla oceny.
- Zabiegi: konizacja, łyżeczkowanie — mogą osłabić tkankę.
- Ciąża mnoga: większe obciążenie mechaniczne szyjnego odcinka.
Część przypadków przebiega bezobjawowo. Dlatego rutynowe pomiary między 16. a 24. tygodniem mają kluczowe znaczenie. Skrócenie poniżej 25 mm lub cechy rozwierania w tym oknie wymagają pilnej oceny.
| Przyczyna | Mechanizm | Kiedy pilnie ocenić |
|---|---|---|
| Historia porodu przedwczesnego | Osłabienie struktury, skłonność do rozwierania | Bez zwłoki przy skróceniu lub objawach |
| Infekcja | Stan zapalny, enzymy rozmiękczające tkankę | Przy gorączce, zmianie wydzieliny lub bólu |
| Ciąża mnoga / duży płód | Większe obciążenie mechaniczne | Monitorowanie co kilka tygodni |
Dokładna anamneza i regularne USG pomagają wykryć niewydolność zanim pojawią się komplikacje.
Jak zapobiegać skracaniu szyjki macicy w ciąży — plan działania z lekarzem
Po wykryciu trendu do skracania najbezpieczniej działać według ustalonego planu medycznego.
- Potwierdzenie wyniku i częstsze pomiary przez lekarza.
- Ocena objawów i historii: porodu wcześniejszego, ciąży mnogiej, zabiegów.
- Wspólne podjęcie decyzji o formie leczenia.
Progesteronu dopochwowy bywa pierwszym krokiem. Działa ochronnie — stabilizuje tkankę i zmniejsza ryzyko skurczów. Kontrole wykonuje się zwykle co kilka tygodni.
Pessar rozważa się gdy pomiar i obraz kliniczny skłaniają do mechanicznego podparcia. Korzyści nie są jednoznaczne; istnieje ryzyko infekcji i potrzeba częstszych wizyt.
Szew szyjkowy to procedura inwazyjna, stosowana rzadziej (ok. 1%). Zdejmuje się go zwykle po 36. tygodniu lub wcześniej przy nasileniu skurczów bądź odpłynięciu płynu.
Styl życia uzupełnia terapię: ograniczenia aktywności i współżycia ustala lekarz, nie internet. Długotrwałe leżenie bez wskazań nie jest rekomendowane.
Decyzje powinny być indywidualne — długość, objawy i historia wpływają na ryzyko niewydolność i plan opieki.
| Interwencja | Kiedy rozważyć | Plusy | Minusy |
|---|---|---|---|
| Progesteron dopochwowy | Skrócenie w II trymestrze, bez aktywnych objawów | Łatwe do stosowania, zmniejsza ryzyko porodu przedwczesnego | Wymaga monitoringu |
| Pessar | Gdy konieczne mechaniczne podparcie lub historia niewydolność | Może stabilizować szyjkę | Ryzyko infekcji, brak jednoznacznych dowodów |
| Szew szyjkowy | Poważne przypadki, wybrane wskazania | Skuteczny w wybranych sytuacjach | Inwazyjny, wymaga znieczulenia i kontroli |
Spokojniej w ciąży: jak rozmawiać z lekarzem i monitorować sytuację bez nadmiernego stresu
Zadbaj o jasny plan przed wizytą. Zapytaj o wynik w mm, trend zmian i kiedy powtórzyć badanie.
Systematyczne badania prenatalne, w tym USG przezpochwowe między 16 a 24 tygodniem, pomagają wcześnie wykryć ryzyko. Skracanie to proces, który można spowolnić dobranym leczeniem.
Ustal z lekarzem progi alarmowe: kiedy dzwonić przy krwawieniu, nasilonym bólu lub odpływie płynu. Notuj daty i wyniki — to ułatwia decyzje.
Tu i teraz — checklist: zapisz wynik w mm, ustal termin kontroli, pilnuj objawów, nie wykonuj samobadania, kontaktuj się z lekarzem przy niepokojących sygnałach. Tak krok po kroku bez paniki dojdziesz bezpiecznie do porodu.